Bild: Patrik Svensson/Agent Molly & Co
Ska vi få välja döden?
Läkaren och etikexperten Ingemar Engström ser goda argument både för och emot dödshjälp. För egen del bytte han åsikt efter en allvarlig cancerdiagnos.
Ingemar Engström rör sig lätt trots att han nyss fått lämna sjukhuset. Två gånger har han varit tvungen att ställa in vårt möte på grund av en blodförgiftning. Men nu släntrar han in i ett konferensrum med utsikt över Klara kyrka mitt i Stockholm på exakt utsatt tid.
Vi befinner oss i Läkaresällskapets tegelhus i jugendstil. Platsen är välbekant. Tills för ett par år sedan var Ingemar Engström ordförande i sällskapets delegation för medicinsk etik, och han är djupt engagerad i frågan om dödshjälp – både professionellt och privat.
Som sakkunnig i Statens medicinsk-etiska råd (Smer) har han varit med om att sammanställa den internationella forskningen om dödshjälp i en rapport som blev klar i höstas. Som privatperson har han tydliga åsikter – men är mån om att hålla isär sina roller. Rådet tar inte ställning vare sig för eller emot. Det gör däremot Ingemar Engström.
– Jag vet inte hur min döendeprocess kommer att se ut, det vet ingen av oss. Men om lidandet blir för svårt så skulle det vara en trygghet att själv kunna bestämma att det ska ta slut, säger han.

Läkaren Ingemar Engström hade länge vad han kallar ett oreflekterat motstånd mot dödshjälp. Han har gradvis ändrat sin uppfattning i frågan.
Bild: Joel Nilsson
Inom medicinen finns ett djupt rotat motstånd mot att avsiktligt förkorta någons liv. En vanlig tolkning av den så kallade hippokratiska eden ger vården tydliga uppgifter: aldrig skada, om möjligt bota, ofta lindra, alltid trösta.
Under flera tusen år var läkaren den självklara auktoriteten inom all vård. Läkaren hade både makten och ansvaret för att välja lämpliga behandlingar åt sina medicinskt okunniga patienter.
Efter andra världskriget blev den patriarkala läkarrollen allt mer ifrågasatt. Avslöjanden om grymma medicinska experiment i nazisternas koncentrationsläger bidrog till tankar om att patienterna själva borde få vara med och bestämma vilka behandlingar de ska få. Autonomi och samtycke blev centrala begrepp.
Med tiden uppstod även en diskussion om den individuella patientens rätt att fatta avgörande beslut i livets slutskede. På 1970-talet blev Nederländerna det första landet i världen som utvecklade en praxis för dödshjälp. Läkare fick tillstånd att ge en dödande medicindos i form av tabletter eller en spruta till patienter som vill avsluta ett outhärdligt lidande utan hopp om lindring.
Den amerikanska delstaten Oregon införde laglig dödshjälp år 1998. Där blev det tillåtet för läkare att skriva ut dödande mediciner till människor som förväntas ha mindre än ett halvår kvar att leva. Sedan dess har fler delstater och länder runt om i världen stiftat lagar för att hantera frågan.
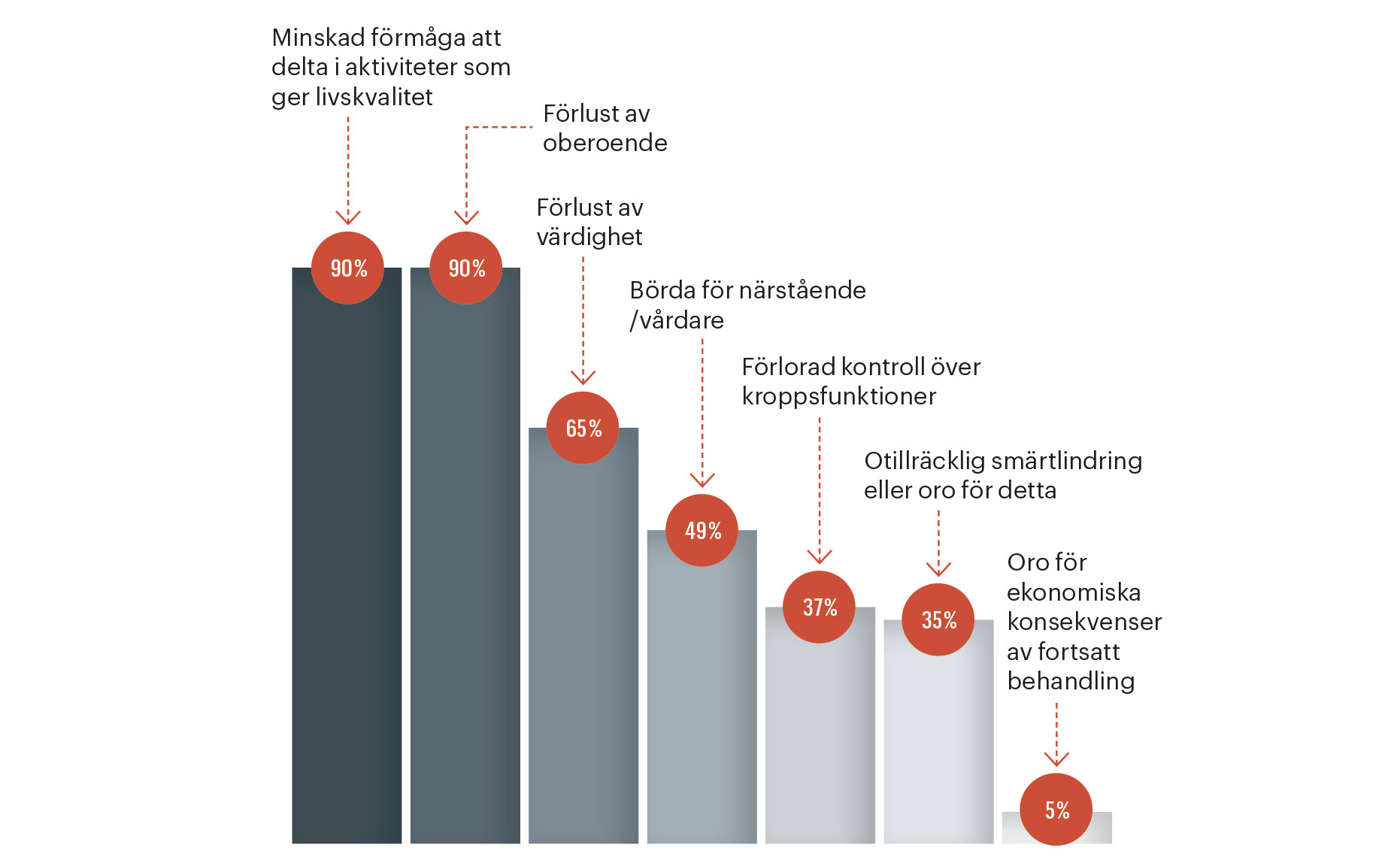
Därför vill patienterna dö. Efter att en patient i Oregon har svalt sin utskrivna medicin och avlidit måste den ansvarige läkaren fylla i en enkät om vad som låg bakom beslutet. Här är de vanligaste skälen (de svarande kunde ange flera alternativ).
Sverige har ingen lag som uttryckligen reglerar dödshjälp. Däremot har en beslutsförmögen person alltid rätt att säga nej till livsuppehållande behandlingar. Även det kan leda till etiskt invecklade situationer.
För snart tio år sedan bad en totalförlamad kvinna sina läkare på Danderyds sjukhus utanför Stockholm att de skulle söva henne och sedan stänga av hennes respirator. En ärftlig tumörsjukdom i nervsystemet hade tvingat henne att ligga i respirator sedan sex års ålder, och smärtorna blev allt svårare.
Läkarna ringde en tjänsteman på Socialstyrelsen för att få vägledning. De fick ett klart besked: ”Nej, det skulle vara dödshjälp.”
Senare blev kvinnan känd i medierna som ”Kim”, och fallet var omdiskuterat. Ingemar Engström och de övriga medlemmarna i Läkaresällskapets delegation för medicinsk etik kom fram till att Kim borde få sin vilja igenom. De skrev ett brev till Socialstyrelsen, som ändrade sig. Den 5 maj 2010 avled Kim i stillhet på Danderyds sjukhus, 32 år gammal.
Tidningar skrev att hon hade fått passiv dödshjälp. Ingemar Engström är kritisk till begreppet. Han vill inte tala om dödshjälp när en patient väljer att avbryta en pågående behandling. När Dagens Nyheter ringde upp honom efter Kims död tog han tydligt avstånd från dödshjälp i form av en ny behandling vars enda syfte är att patienten ska dö.
Dödshjälp, sa Ingemar Engström, är inte acceptabelt ur etisk eller juridisk synvinkel. Men på den punkten har han alltså ändrat sig.
En höstfredag 2011 cyklade han genom stadsparken i Örebro på väg hem från jobbet när telefonen ringde. Han hade nyligen fått besked om att han hade diabetes, vilket var förvånande eftersom han under hela sitt liv hållit vikten, ätit bra och motionerat. I utredningen ingick en undersökning av buken med datortomografi. Samtalet kom från en läkare som ville träffas och diskutera resultatet.
– Han sa: ”Kan du komma nu?” Inte något mer. Det tog millisekunder att förstå vad det var. En fredag eftermiddag. Då är det något allvarligt, säger Ingemar Engström.
Det var cancer i bukspottkörteln, den dödligaste cancerformen av alla. Siffrorna är nedslående. Andelen som överlever i fem år är omkring 5 procent.

Ingemar Engström fick ett mejl från en kollega som säger sig vara hundra procent mot dödshjälp. ”Det har jag svårt att förstå att man kan vara. Den här frågan har så många bottnar. Jag är för, men det här är inte svart eller vitt.”
Bild: Joel Nilsson
Vad gör man efter ett sådant besked? Ingemar Engström, som då var 57 år gammal, åkte som planerat med sin hustru till sommarhuset utanför Nora. Båda barnen kom dit från Stockholm, och han minns promenaden runt sjön, den klara himlen, trädens höstfärger och att allt var så vackert att det värkte i bröstet.
När den första chocken lagt sig pratade Ingemar och hans hustru om framtiden. Skulle de ta ut sina besparingar och resa jorden runt? Nej, de var överens om att försöka behålla vardagen så långt som möjligt. De pratade om livet 2.0, om det som verkligen betyder något – främst familjen, men också vänner och att göra det som är meningsfullt. Kärlek och arbete, i den ordningen.
Tack vare den tidiga upptäckten kunde läkarna operera bort tumören innan den hunnit sprida sig. Tyvärr ledde operationen till att tarmarna slutade fungera. Under två och ett halvt år var han tvungen att ta in all näring via dropp. Numera kan han äta lite grann och komplettera med dropp under nätterna.
När som helst kan nya bakslag dyka upp. Ingemar Engström har en genetisk mutation som ökar risken för tumörer. För tre år sedan fick han diagnosen tjocktarmscancer, och röntgenbilderna tydde på spridning till levern.
– Det skrämde upp mig rejält, tills det visade sig att förändringarna i levern var godartade. Men jag kommer att få fler tumörer, det vet jag.
Ibland behöver han stora doser morfin för att hålla smärtorna på en rimlig nivå, och hans senaste blodförgiftning var den tjugofemte i ordningen.
Mitt i allt detta upplever han att livet är mer intensivt och värdefullt än någonsin, att kärleken och arbetet ger mening. Förutom jobbet som professor i barn- och ungdomspsykiatri vid Örebro universitet har han uppdrag som etikexpert på flera statliga myndigheter.
Medan han fortfarande ledde Läkaresällskapets etikdelegation kom frågan om dödshjälp emellanåt upp till diskussion. Delegationen tillsatte en arbetsgrupp och Ingemar Engström började själv läsa in den vetenskapliga litteraturen, och såg dessutom en dokumentär om dödshjälp i Oregon.
– Den var väldigt gripande. Den handlade om starka människor som visste vad de gjorde. Jag var väl inte riktigt framme vid att ha bytt åsikt själv, men jag tänkte: Vem är jag att sätta mig över det här?
Läkarförbundet säger klart nej till dödshjälp. Det gör även läkarförbund i många andra länder, liksom den internationella läkarorganisationen World Medical Association. Ingemar Engström tycker inte att det är läkarnas sak att bestämma om vården ska erbjuda dödshjälp, utan ser det som en medborgarfråga.
I Sverige vill närmare 60 procent av invånarna ha tillgång till laglig dödshjälp, enligt en färsk undersökning gjord av Forskning & Framsteg i samarbete med opinionsinstitutet Novus.
Inom de politiska partierna är bilden mer splittrad. Den centerpartistiske riksdagsledamoten Staffan Danielsson vill ha en statlig utredning om dödshjälp i Sverige. För ett par år sedan startade han ett nätverk för att driva frågan. Där ingår numera 21 ledamöter som representerar samtliga partier utom Kristdemokraterna.
Hittills har riksdagen som helhet röstat emot alla förslag om att öppna för dödshjälp i Sverige. Den har också röstat emot förslag, främst från kristdemokrater, om att tydligt säga nej. Än så länge finns inga tecken på att dödshjälp blir en viktig fråga i valrörelsen – även om det nyligen startade Finalpartiet hoppas vinna röster med legal dödshjälp som enda punkt i sitt partiprogram.
Ingemar Engström ser sig inte som någon aktivist. Han har gradvis ändrat sin uppfattning och medger att det finns goda argument både för och emot. Förutom sitt perspektiv som läkare har han en rent kroppslig erfarenhet av smärta och skrämmande diagnoser. Det har tydligt bidragit till att han ändrat uppfattning.
Men han är tveksam till den nederländska modellen, främst på grund av att andelen som dör till följd av dödshjälp har ökat över tid. Nu ligger den på över 4 procent. Motsvarande trend finns även i Belgien och Luxemburg, som har snarlika regler.

I Schweiz är det tillåtet att hjälpa en människa att ta sitt liv – så länge man inte har någon vinning av det. Även utländska medborgare kan få dödshjälp, men patienten måste själv utföra den handling som leder till döden.
Bild: Joel Nilsson
– Det tycks finnas en viss glidning som gör att man tar in fler och fler grupper, och det gör mig ängslig.
I Oregon, däremot, har andelen legat relativt stabilt på cirka 0,4 procent. Den svenska diskussionen om dödshjälp handlar främst om erfarenheterna från Oregon. Där är vita, välutbildade män med god inkomst mer benägna att välja dödshjälp än övriga patienter som dör av samma sjukdomar. I genomsnitt är de också något yngre. Det finns inget stöd för att traditionellt utsatta grupper skulle vara överrepresenterade, enligt rapporten från Smer om den tillgängliga forskningen.
I rapporten kan man också läsa om varför svårt sjuka människor i Oregon ber om hjälp att dö. Efter att en patient har svalt sin utskrivna medicin och avlidit måste den ansvarige läkaren fylla i ett formulär med flera svarsalternativ. De vanligaste svaren handlar om livskvalitet. Men i nästan hälften av fallen ingår även att vara en ”börda för närstående/vårdare”.
Ingemar Engström är inte förvånad. Han sammanfattar sina egna skäl för att förespråka legal dödshjälp med tre ord: trygghet, kontroll och självbestämmande. Samtidigt kan han känna igen upplevelsen av att vara en börda.
– Det innebär oerhörda konsekvenser för min familj. Vi kan inte resa längre eftersom jag lätt blir sjuk. Jag måste hela tiden vara i närheten av ett sjukhus. Alla måste ta hänsyn till mig jämt och ständigt.
En del av motståndet mot dödshjälp har religiösa utgångspunkter, ytterst formulerat i Bibelns femte bud: Du skall icke dräpa. Men även bland religiösa människor finns förespråkare för dödshjälp.
– Jag räknar mig som bekännande kristen, men jag kan inte säga att det direkt har påverkat min syn på den här frågan, säger Ingemar Engström.
Detta med skuld och att vara en börda för andra är mer komplicerat. Vi pratar en stund om vad man kan ta ansvar för. Ingen människa kan ju rå för att hon ärvt en gen som ökar risken att få tumörer. Det är enkel logik.
– Ja, på pappret. Men känslan är där. Jag är ju ett problem. Jag begränsar också andra människors liv, säger Ingemar Engström.
Han ser sig som en börda. Jag pressar på med frågor om vad sådana känslor kan leda till inom en sjukvård som erbjuder dödshjälp. Om nu människan är en varelse som känner skuld för sådant som hon inte kan rå för, som att behöva vård på grund av naturens genetiska lotteri, vad blir följden? Tänk om någon väljer att dö för att inte vara en börda?
– Det vore djupt problematiskt om just det argumentet fällde avgörandet. Jag skulle inte vilja att det blev så för mig, och inte för någon annan människa heller. Det kan finnas med som en psykologisk ingrediens i det hela, men det får inte avgöra, säger Ingemar Engström.
Men hur förhindrar man det? Han har inget färdigt svar. Känslan av att vara en börda för andra är bara ett av många givna alternativ i formulären från Oregon. Det toppar inte listan, men det finns med. Risken för att sådana motiv ska leda till att någon väljer att avsluta sitt liv är enligt Ingemar Engström ett tänkvärt argument mot dödshjälp.
– Jag fick ett mejl häromdagen från en kollega som säger att han är hundra procent mot dödshjälp. Det har jag svårt att förstå att man kan vara. Den här frågan har så många bottnar. Jag är för, men det här är inte svart eller vitt, säger Ingemar Engström.
Majoritet vill tillåta dödshjälp
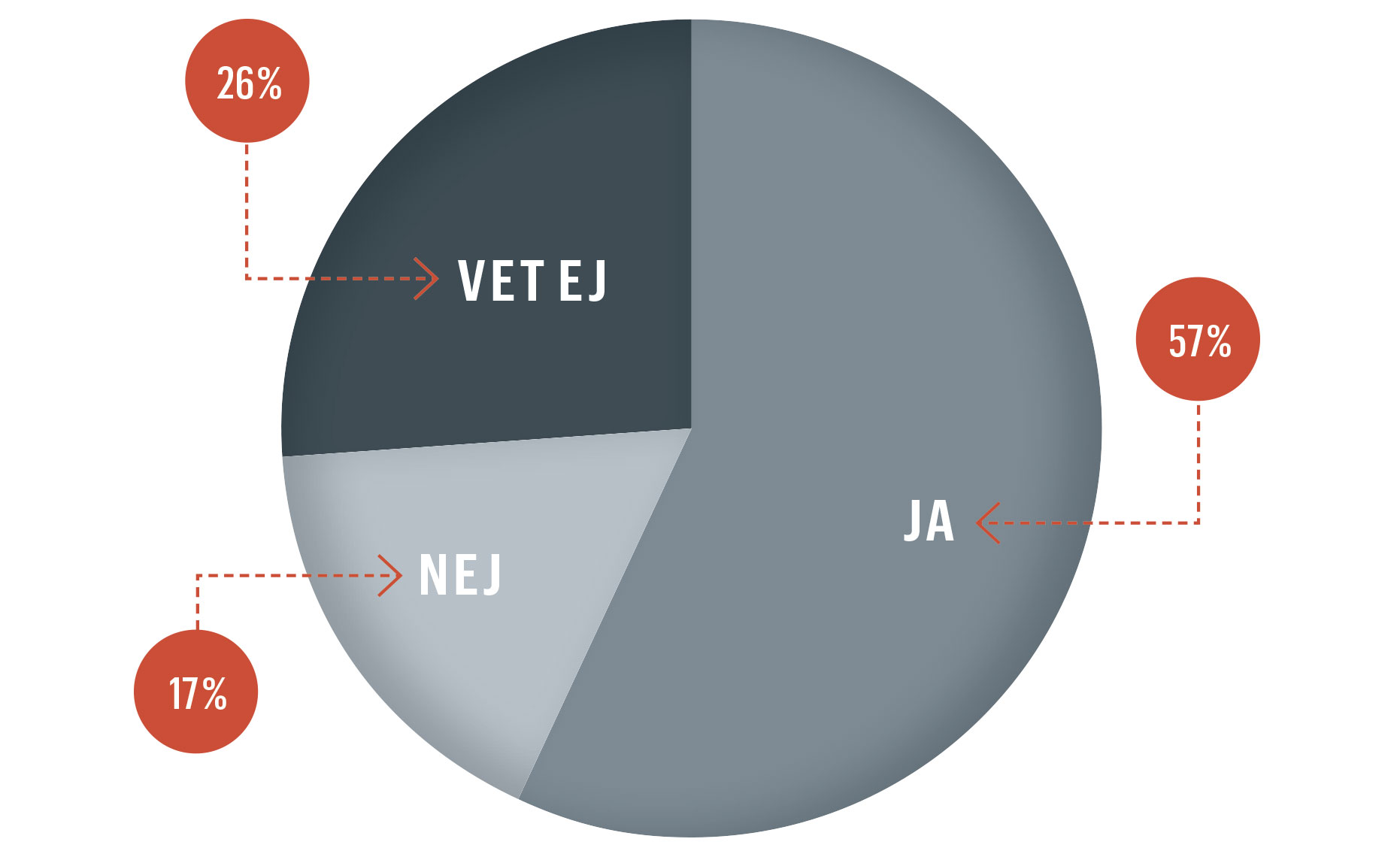
Forskning & Framsteg/Novus ställde följande fråga till 1 018 slumpvis utvalda svenskar: ”Om du skulle lida av en obotlig sjukdom som du med stor sannolikhet kommer att dö av inom ett halvår, skulle du då vilja att en läkare hade rätt att tillhandahålla en dödlig dos läkemedel som du själv kan ta för att avsluta ditt liv (så kallad läkarassisterad suicid)?”
En majoritet svarade ja. Stödet var starkast bland yngre (65 %) och lägst bland äldre (46 %).
En uppdelning i partisympatier visade ett starkt stöd bland sverigedemokrater (75 %) och moderater (64 %).
Studieperiod: 2018, vecka 6–7. Svarsfrekvens: 59 procent.
I Oregon kan patienten ta dödande läkemedel
- En patient som vill avsluta sitt liv i Oregon måste själv ta den dödande läkemedelsdosen. Det avgörande kravet är att man enligt en ”rimlig medicinsk bedömning” har högst sex månader kvar att leva. Däremot är det inget villkor att man lider svårt.
- Enligt en lag som började gälla år 1998 måste den ansvariga läkaren försäkra sig om att patientens önskan är frivillig och ge information om tillgängliga alternativ, som palliativ vård, hospicevård och smärtlindring.
- Ytterligare en läkare ska intyga att patienten agerar frivilligt och är kompetent att fatta beslut. Om någon av läkarna bedömer att patienten kan lida av en psykisk störning som påverkar omdömet måste en psykiater eller psykolog kopplas in.
- I USA har ytterligare fem delstater infört liknande lagar: Washington (2009), Vermont (2013), Colorado (2016), Kalifornien (2016) och Washington D.C. (2017).
I Nederländerna får läkaren ge dödlig spruta
En läkare i Nederländerna kan antingen skriva ut dödande medicin, som patienten tar själv, eller avsluta den sjukes liv genom att ge en giftspruta. Landets regler för dödshjälp kräver bland annat att patienten frivilligt har gjort en noga övervägd begäran, och dessutom lider outhärdligt utan möjlighet till förbättring.
Från början var verksamheten oreglerad, men sedan år 2002 finns en formell lag om dödshjälp. I den finns inget krav på förväntad återstående tid att leva. Man kan begära dödshjälp från tolv års ålder, förutsatt att man bedöms tillräckligt mogen för att kunna tillvarata sina intressen. Läkare får ge en giftspruta till dementa och andra som inte längre kan uttrycka sin vilja om det finns ett skriftligt förhandsdirektiv.
Liknande regler infördes i Belgien år 2002, och i Luxemburg 2009.