Bild: Brendan Smialowski / Scanpix
”Jag är botad från hiv”
Timothy Ray Brown är den första personen som tros ha blivit botad från hiv. Det har väckt forskarnas hopp om att inte bara kunna bromsa eller förebygga infektionen, utan att på sikt även kunna bota hiv.
En tunn man i övre 40-årsåldern gick fram till talarpodiet. Han deltog i ett möte om hiv och aids som under några dagar i juli förra året samlade 25 000 forskare, läkare, aids-aktivister och politiker i USA:s huvudstad Washington D.C. Mannen lade några papper framför sig och tittade kort upp på åhörarna. Sedan återvände han med blicken till sitt förberedda framförande.
– Jag heter Timothy Ray Brown och jag är den förste av – tror jag – många människor som kommer att bli botade från aids-viruset.
Timothy Ray Brown avbröt sig halvvägs in i nästa mening. Han fiskade upp sina glasögon, som hängde i ett snöre runt halsen innanför den grafitgrå kavajen. Med glasögonen på näsan fortsatte han:
– Som många av er här i rummet känner till, fick jag som behandling av icke-hivrelaterad leukemi för flera år sedan en transplantation med benmärgsstamceller. Till följd av den transplantationen har min kropp blivit resistent mot hiv.
När hans unika fall blev känt år 2008 var många skeptiska. Hiv hade gjort sig känt för att vara en ovanligt svår fiende, och många ansåg att drömmen om ett botemedel var ouppnåelig. Viruset attackerar immunförsvaret genom att infektera så kallade CD4+-T-celler, makrofager och dendritiska celler. Viruset förökar sig i hög hastighet, de infekterade cellerna dör och nya viruspartiklar sprids i blodet. Med tiden bryts kroppens immunförsvar ner. Genom att kombinera flera virushämmande läkemedel är det i dag möjligt att pressa ner hivnivåerna i blodet, men viruset försvinner aldrig helt. Så fort medicineringen avbryts stiger virusnivåerna igen.
Att en del individer har en större motståndskraft mot hiv är känt sedan länge. Men det har aldrig tidigare hänt att en hivpositiv individ kunnat sluta med virushämmande mediciner utan att viruset kommer tillbaka. Fallet med Timothy Ray Brown har inspirerat forskare över hela världen till att utforska möjligheterna att faktiskt bota hiv.
– Många var intresserade av forskning om botemedel, men det var svårt att få finansiering. Fallet med Timothy Ray Brown stimulerade oss att börja tänka att bot är möjligt. Det förändrade både forskningsmålen och finansieringen, säger Sarah Palmer, som har forskat om hiv på Karolinska institutet och Smittskyddsinstitutet – och numera är verksam vid The university of Sydney i Australien.
Timothy Ray Brown bodde i Berlin när han år 1995 fick reda på att han var hivpositiv. Något år senare kom de första bromsmedicinerna. Under tio år levde han relativt opåverkad av viruset, men år 2006 märkte han att han blev trött av minsta ansträngning. Han hade fått akut myeloid leukemi, cancer i de blodbildande cellerna.
Timothy Ray Brown blev remitterad till Gero Hütter, då 38-årig cancerspecialist vid Charité Universitätsmedizin Berlin. Först behandlades han med cytostatika, en typ av läkemedel som i första hand dödar cancerceller. Gero Hütter föreslog även transplantation av blodstamceller för att få bort leukemin. En lyckad transplantation skulle innebära att Timothy Ray Browns immunförsvar ersattes med donatorns. Från donatorns blodstamceller skulle nya friska immunceller bildas, som kunde döda de leukemiska cancercellerna.
Stamcellstransplantationer har använts länge för att behandla cancer, men Gero Hütter ville gå ett steg längre. Även om han i första hand var cancerspecialist, såg han en möjlighet att eventuellt uppnå effekt också på hivinfektionen med leukemibehandlingen. Han visste att hiv måste binda till receptorer på cellytan för att kunna ta sig in i T-cellerna. En av dessa receptorer är CCR5. Ungefär en procent av den europeiska befolkningen har en mutation, CCR5∆32, som gör det mycket svårt för hiv att infektera celler. Gero Hütter ville därför använda stamceller från en donator med den här mutationen.
Vid den aktuella tidpunkten var inte mycket känt om stamcellstransplantationer på patienter med både leukemi och hivinfektion. Läkarna var inte säkra på hur Timothy Ray Browns kropp, eller viruset, skulle reagera om de transplanterade stamcellerna hade CCR5-mutationen. Skulle det vara positivt eller negativt?
– Vi kunde egentligen inte uppskatta vilken effekt mutationen skulle få på hivinfektionen, säger Gero Hütter eftertänksamt med tydlig tysk accent.
Han berättar att ett par fallbeskrivningar av njurtransplantationer tydde på att risken för avstötning var lägre om det donerade organet hade CCR5-mutationen. Men det var också möjligt att den defekta CCR5-receptorn skulle få det snabbföränderliga viruset att mutera, vilket kunde göra hivinfektionen svårare att bromsa.
– Om patienten hade fått förhöjda nivåer av hiv i blodet efter transplantationen skulle det vara en ny hivvariant, som inte längre var beroende av CCR5-receptorn. Det var en risk; vi visste inte om det skulle hända, säger Gero Hütter.
Men när läkarna föreslog transplantation sade Timothy Ray Brown nej.
– Cytostatikan hade gjort mig bättre, och jag ville inte ta risken med en transplantation, trots att den skulle kunna sätta stopp för hivinfektionen. Jag avskyr att erkänna det, men jag var ännu inte så altruistisk, säger Timothy Ray Brown.
Sju månader efter att han fått sin cancerdiagnos stod det dock klart att leukemin inte längre svarade på behandligen med cytostatika. Läkarna sökte i flera donationsregister efter en lämplig donator med samma vävnadstyp som Timothy Ray Brown. Till en del patienter i behov av transplantation går det inte att hitta någon passande donator, men i det här fallet hade man tur. I registren över potentiella donatorer fick de fler än 200 träffar som matchade Timothy Ray Brown, varav 80 fanns i Tyskland. Via registren kontaktades möjliga donatorer, som lämnade blodprov för analys. Det tog drygt tre månader, men vid analys nummer 61 blev det bingo. Det fanns en donator med dubbel uppsättning av CCR5-mutationen.
Inför transplantationen behandlades Timothy Ray Brown med cytostatika och helkroppsbestrålning som slog ut hans eget immunförsvar. Han tog sin sista dos bromsmediciner mot hiv dagen innan Gero Hütter och hans medarbetare genomförde transplantationen.
– Varje transplantation innebär en hög risk för farliga biverkningar och återfall i leukemin. Jag var inte säker på vad som skulle hända i det här fallet. Men 60 dagar efter transplantationen kunde vi inte detektera något virus, trots att han hade slutat med den virushämmande behandlingen. Något sådant hade aldrig rapporterats tidigare. Vid den tidpunkten kunde vi vara säkra på att transplantationen hade varit framgångsrik, säger Gero Hütter.
Knappt ett år efter den lyckade transplantationen fick Timothy Ray Brown ett återfall. Leukemin kom tillbaka, men hiv höll sig borta. När behandlingen upprepades drabbades han av flera allvarliga biverkningar av transplantationen. Han var nära att dö och är inte fullt återställd än.
– Trots alla komplikationer efter den andra behandlingen skulle jag definitivt säga att det var värt det. Jag lever! Utan transplantationerna hade jag inte överlevt, säger Timothy Ray Brown.
Tjugo månader efter den första behandlingen var Timothy Ray Brown fortfarande virusfri. När Gero Hütter och hans kolleger publicerade sina data om fallet möttes de av misstro.
– De flesta experter var mycket skeptiska. De trodde inte på resultaten och ansåg att det kunde vara problem med testernas känslighet. Men vi gjorde många tester, även i andra laboratorier. Det finns inget spår av hiv i dem, så det här kan vara bevis för att viruset är utrotat, säger Gero Hütter.
Han berättar att forskarkollegernas reaktioner har förändrats med tiden. Det faktum att patienten inte fick något återfall under åren som följde gjorde att fler började tala om att någon typ av bot kanske ändå hade uppnåtts.
I början ifrågasatte en del om den anonyme patienten, som fick beteckningen ”Berlinpatienten”, ens existerade. Efter ett par år beslutade sig Timothy Ray Brown för att bryta sin anonymitet. Över en natt blev han ”mannen som botats från hiv”.
– Jag tror att den andel av hivforskarna som i dag inte tror att det går att utrota viruset är liten. De flesta anser att vi åtminstone har uppnått vad vi kallar funktionell bot, säger Gero Hütter.
När det gäller många andra sjukdomar finns en tydlig definition av vad som menas med ”bot”. När det kommer till hiv var Timothy Ray Brown det första fallet som verkligen ställde frågan på sin spets. Forskare har letat efter hiv i vävnadsprover från hans lever, tarmar, blod, lymfkörtlar och benmärg med känsliga tester. Men det är extremt svårt att bevisa att en smitta är helt och hållet utplånad.
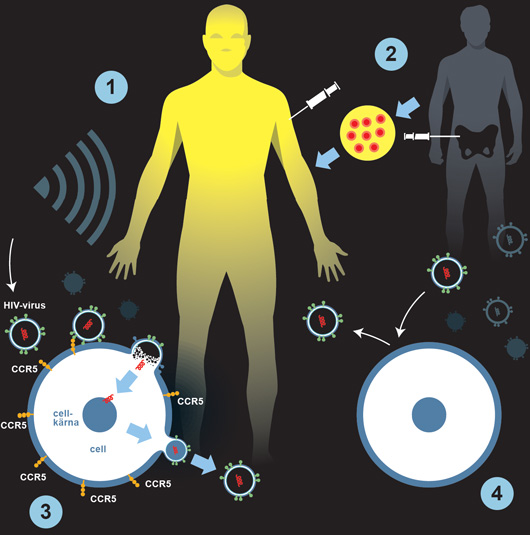
Så gick behandlingen till. Timothy Ray Brown drabbades av både hiv och leukemi. Behandlingen mot leukemi verkar ha lett till att han samtidigt blev kvitt hiv-viruset.
1. Cellgifter och radioaktiv strålning slog ut Browns immunförsvar.
2. Därefter fick han transplanterad benmärg från en donator med en muterad gen.
3. Före behandlingen: Hiv-viruset använder en receptor kallad CCR5 för att tränga in i en T-cell, ett slags vit blodkropp. Viruset tvingar cellen att tillverka fler viruspartiklar.
4. Efter behandlingen: Den transplanterade benmärgen alstrar T-celler utan receptorn CCR5. Virusets främsta knep för att tränga in i cellen fungerar inte längre.
Bild: Johan Jarnestad
Det viktiga för patienten är förstås att eventuella rester av viruset inte påverkar kroppen på något skadligt sätt. Och så här långt ser det bra ut. Trots att han slutat med bromsmedicinerna har infektionen ännu inte blossat upp, men han måste kanske återuppta medicineringen längre fram.
– Jag skulle säga att Timothy Ray Brown är kliniskt botad. Han har varit utan behandling i mer än fem år utan att viruset kommit tillbaka. Spåren av virus som detekterats i ett fåtal prover kan vara virusrester, som inte kan föröka sig eller leda till ett återfall. Frågan som vi måste ställa oss är om det krävs total avsaknad av virus för att uppnå bot, säger Sarah Palmer.
Gero Hütter menar att det troligtvis är omöjligt att bevisa att viruset har utrotats helt:
– Så länge testerna är negativa är det alltid möjligt att säga: ”Ni borde titta i den här vävnaden också”.
Gero Hütter och hans kolleger har försökt att upprepa strategin på andra hivpositiva som behövt transplantation på grund av blodcancer. Men hittills har de inte lyckats.
– De flesta av patienterna hade få matchande donatorer och ingen av dem vi testade hade CCR5-mutationen. En patient hade en matchande donator med rätt mutation, men patienten dog av leukemin före transplantationen. Det är många faktorer som måste stämma. Därför är det inte troligt att den här strategin går att använda på ett stort antal patienter. Flera andra forskargrupper försöker därför hitta bättre och enklare sätt, säger Gero Hütter.
Ett alternativ är att använda navelsträngsceller. Fördelen med dessa stamceller är att vävnadstyperna hos mottagare och donator ofta kan skilja sig mer åt, vilket gör det lättare att hitta matchande par. I samband med ett barns födelse kan föräldrar välja att cellerna ska skördas från moderkakan eller navelsträngen och sparas i en blodbank. En hivpositiv individ i Nederländerna behandlades med CCR5-muterade stamceller sommaren 2012. Läkarna hoppas att personen på sikt ska kunna sluta ta bromsmediciner.
Bioteknikföretaget Sangamo biosciences i Kalifornien riktar in sig på att med genterapi efterlikna CCR5-mutationen i patienternas egna T-celler. Med ett enzym som kan klippa i DNA ändras genen som kodar för CCR5-receptorn. Mutationen som skapas leder till att hivviruset får mycket svårare att infektera de T-celler som har behandlats.
– Det har kommit intressanta resultat från Sangamos tester. Men de är i ett tidigt stadium av kliniska prövningar och vi kan ännu inte veta hur det kommer att fungera. Men jag anser att det är den mest lovande ansatsen vi har för närvarande, säger Gero Hütter.
Sarah Palmer tycker att idén är lovande, men påpekar att det kan vara ett problem att genterapitekniken riktar in sig på enbart en receptor. Kanske kan hivviruset använda andra receptorer i stället. Vid sidan av dessa strategier så testar forskare över hela världen också andra sätt att utrota hiv hos infekterade personer. Sarah Palmer är hoppfull:
– De tekniker som vi har i dag och all den kunskap som vi får genom hivforskningen kommer att hjälpa oss att hitta ett sätt att bota hiv, det tror jag verkligen. Alla de steg som vi tar nu utgör grunden för ett botemedel mot hiv i framtiden.
Fem år efter den berömda transplantationen är Timothy Ray Brown känd som den ende som tycks ha blivit botad från hiv. Men han vill inte vara unik. Därför har han grundat en fond i sitt namn vid World aids institute, med syfte att dra in pengar till forskning som i framtiden kan leda till ett botemedel för alla.
– Att flyga runt i världen och ge hivpatienter och deras närstående hopp, har gett mig en mening med mitt liv som jag aldrig hade förut, säger han. Jag är ett levande bevis för att det är möjligt att bota hiv!
Hivsmitta
I Sverige lever ungefär 6 000 människor med hiv. I hela världen är antalet över 30 miljoner, och lika många har dött i aids.
Källa: Smittskyddsinstitutet