Det var ingen psykos!
Det var på sommaren som den 50-åriga kvinnan kom in till medicinkliniken. Veckan innan hade hon börjat bete sig allt märkligare, och både hennes arbetskamrater och barn hade reagerat. Nu uppträdde hon mycket förvirrat, berättar Fredrik Piehl, professor i neurologi och överläkare vid Karolinska universitetssjukhuset.
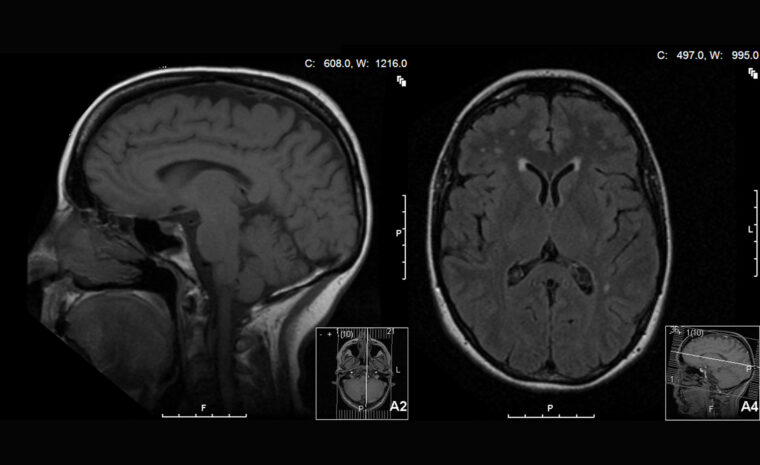
Magnetresonansavbildning av kvinnans hjärna visade inget sjukligt. Det är typiskt för denna variant av hjärninflammation.
Bild: Fredrik Piehl
Det här är en artikel från 2010.
”På sjukhuset gjordes en grundlig utredning och bland annat togs prov på ryggmärgsvätskan. Där fanns höga halter av vita blodkroppar, som vid en infektion. Hon snabbtestades därför för borrelia, men provet var negativt. Även andra virus kan ge förvirringssymtom om de angriper hjärnan: bältrosvirus, herpesvirus och enterovirus. För att hitta dem måste man använda PCR-teknik, som fångar upp och anrikar virusets arvsmassa. För säkerhets skull fick hon antiviral medicin i avvaktan på provresultaten, men även dessa var negativa.
Kvinnans hjärna undersöktes nu med hjälp av magnetresonansavbildning. Bilden var normal och så även hennes EEG. Det stärkte misstanken om att det kunde handla om psykiatrisk sjukdom.
Hon led av det man kallar tanketrängsel – upplevelsen av många tankar på en gång – och hennes sinnesstämning pendlade upp och ner. I ena stunden sade hon att hon hade barn, något som hon förnekade i nästa. Och hon ville inte stanna kvar på avdelningen.
Eftersom det varken var virus eller någon synlig påverkan på hjärnan tolkade läkarna det som att hon hade drabbats av en psykos. Enligt lagen om psykiatrisk tvångsvård kunde hon då för sitt eget bästa tvångsomhändertas.
Efter ett dygn på den psykiatriska avdelningen blev hon kortvarigt medvetslös och fördes till medicinkliniken för övervakning, men skickades tillbaka när inget avvikande hittades.
Men nu förvärrades tillståndet. Periodvis kunde kvinnan inte längre delta i samtal, utan stirrade bara rakt ut i luften, precis som om hon såg något på väggen. Och efter ett möte med läkare blev hon helt stel och måste lyftas från soffa till rullstol.
Nu trodde man att hon kunde lida av psykotisk depression. En åtgärd är då elbehandling, och det var vid detta tillfälle som de ringde till mig som var bakjour. Men jag anade att det kunde vara något annat.
Året innan hade jag varit på en kongress i Texas där jag hörde en forskare berätta om en nyupptäckt hjärninflammation, så kallad autoimmun encefalit. Symtomen orsakas av att kroppen börjat skapa antikroppar riktade mot en speciell del av en mottagare på hjärnans nervceller. Mottagaren gör att nervcellerna kan signalera till varandra, men när antikropparna sätter sig i vägen fungerar signalerna inte normalt. Många av dessa patienter hade ett slags äggstockstumörer, och man tror att tumörcellerna orsakade att immunförsvaret aktiverades. Nästan alla patienter var kvinnor, och påfallande många hade haft symtom som först tolkades som psykiatriska.
Så kombinationen kvinna, förvirring, normala MR-bilder men tecken på inflammation gjorde att jag avstyrde elbehandlingen och i stället fick kvinnan flyttad till neurologkliniken.
Forskaren Angela Vincent i Oxford har en metod för att mäta antikroppar riktade just mot den så kallade NMDA-receptorn, som jag beskrev ovan. Ännu en gång tog vi prov på kvinnans ryggmärgsvätska: dels för att kunna skicka prov till Oxford, dels för att testa för fler virus. Samtidigt letade vi med hjälp av datortomografi efter tumörer från topp till tå, men till min förvåning fann vi inga.
Och hjärninflammationen kvarstod. När kroppen utsätts för autoantikroppar kan man antingen rena blodet från dessa, vilket är rätt bökigt. Eller så gör man tvärtom och ger jättehöga doser med antikroppar från friska människor så att de skadliga späs ut. Vi satsade på det senare och gav kvinnan gammaglobulin och också kortison för att dämpa inflammationen.
Då gick hjärninflammationen tillbaka. Hon blev utskriven och var efter rehabilitering nästan återställd, bara ett litet minnesproblem återstod. Provsvaren från Oxford bekräftade att det var just NMDA-antikroppar som låg bakom hjärninflammationen. Varför de uppstod vet vi inte, men det finns fall då antikroppar bildats efter infektion med mykoplasma. Vår patient hade en pågående hepatit C-infektion, men den kopplingen återstår att visa.
De flesta med den här typen av hjärninflammation får bara ett skov, men kvinnan kom in igen i höstas. För att hålla inflammationen i schack får hon nu immundämpande behandling och mår bra.”
Berättat för vetenskapsjournalisten Lotta Fredholm av Fredrik Piehl, professor i neurologi och överläkare vid Karolinska universitetssjukhuset
Vill du läsa fler komplicerade medicinska fall? Klicka här!

Kunskap baserad på vetenskap
Prenumerera på Forskning & Framsteg!
Inlogg på fof.se • Tidning • Arkiv med tidigare nummer