Utslag i Thailand fick läkarna att leta i blodet
Kvinnans segdragna infektion var märkligt svårbehandlad. Och till en början vilseleddes läkarna av hennes ovanliga utslag. Men till slut föll bitarna på plats.
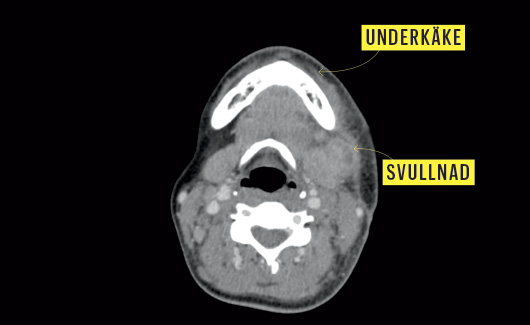
Bild: Jakob Nilsson
”I december kom kvinnan in till oss med feber, och lymfkörteln på halsens vänstra sida var svullen och öm. Då hon även hade nattfeber kunde det handla om en låggradig inflammation, som tuberkulos. Men upphostningsprov och lungröntgen visade inget. Trots omfattande utredning hittades heller inga tecken på bakterier i det vävnadsprov, den biopsi, som togs från lymfkörteln. Efter en månad hade hon mindre feber, men hade fått rosa, upphöjda utslag på armar och ben som sjukhusets hudklinik tog biopsier på.
Hon for sedan till Thailand – hon var ursprungligen därifrån och ville träffa läkare där. När hon efter några veckor kom tillbaka hade utslagen spridit sig till pannan. En thailändsk läkare ansåg att det var Sweets syndrom, som uppstår när en speciell typ av vita blodkroppar, neutrofila granylocyter, angriper hudceller.
Tog prover för tuberkulos
Vi ville dock utesluta tuberkulos och tog därför nya prover och röntgade också bröstkorgen och buken. Och hudkliniken tog nya biopsier på utslagen. Patienten klagade över ryggvärk, och vid datortomografin hittades tecken på inflammation i ländryggen. Kunde tuberkulosbakterier ha satt sig där? Det togs biopsier både från kotan och från lymfkörteln på halsen, men inga bakterier hittades.
På hudkliniken fick hon nu behandling mot Sweets syndrom, med kortison som dämpar immunförsvaret. Hon började må bättre och blev av med nattfebern.
Efter ett par veckor ringde dock bakterielaboratoriet och meddelade att de hade upptäckt bakterier av arten Mykobacterium abcsessus i provet från lymfkörteln. Dessa finns normalt i vår omgivning och ger vanligen bara besvär om man får in dem i sår. Att hennes immunsystem inte hade lyckats häva infektionen tydde på att det var rubbat. Nu tog infektionskliniken över och kortisonbehandlingen avslutades. Under en månad behandlades hon med tre slags antibiotika, varav ett via infusion, dropp. Hon blev bättre, febern gick ner och utslagen försvann.
Hon skrevs ut och antibiotikabehandlingen avslutades efter fyra månader. Senare på hösten kände sig kvinnan trött. I november kom hon in akut med hög feber och en mycket svullen lymfknuta vid käken.
När jag träffade henne kunde hon knappt öppna munnen. Bakterierna borde ha varit utslagna efter antibiotikakuren, så min första tanke var att hennes immunförsvar trots allt var rubbat – i synnerhet de neutrofila granulocyterna, eftersom det är de som ska äta upp och döda mykobakterier. Vi gjorde en undersökning och såg att dessa inte betedde sig normalt, men kunde inte ställa någon diagnos.
Autoantikroppar i blodet
Jag började söka i litteraturen och hittade en nypublicerad artikel i New England Journal of Medicine om ett fyrtiotal kvinnor från just Thailand och Taiwan som drabbats av samma slags bakterieinfektioner. De hade även fått samma sorts utslag som vår patient. Orsaken var att kvinnorna i sitt blod hade så kallade autoantikroppar, det vill säga antikroppar som riktas mot en kroppsegen struktur. Här handlade det om antikroppar som slog ut ett särskilt signalämne i immunförsvaret som kallas för interferon gamma. Det är en viktig signal, bland annat för att en viss typ av vita blodkroppar, så kallade T-celler, ska kunna se till att de neutrofila granulocyterna tar död på mykobakterier. Både symtom, kön och bakgrund stämde in på vår patient – men vi ville vara säkra. Behandlingen ska slå ut de immunceller som bildar antikroppar, B-cellerna, en åtgärd som inte ska göras i onödan, eftersom immunsystemet då blir försvagat under lång tid.
På laboratoriet finjusterade vi två analysmetoder och lyckades slå fast att patienten hade höga halter av just antikroppar mot interferon gamma i blodet. Nu kunde vi sätta in behandling med ett läkemedel som vanligen ges till personer som drabbats av B-cellscancer.
Hon fick en infusion i veckan under fyra veckors tid och blev mycket bättre. Vi följde också halten av antikroppar i hennes blod, och efter ett par veckor hade den sjunkit markant. I slutet av januari skrevs kvinnan ut. Några veckor senare var hennes utslag borta och hon kunde börja jobba heltid igen. Behandlingen är i dag avslutad, men vi följer henne fortfarande varje månad.
Det här var ett oerhört komplext fall. Utan rätt behandling hade vi tvingats försöka hålla infektionen i schack med antibiotika. Men i längden hjälper inte antibiotika om immunsystemet är skadat, som hennes var. Risken var att bakterierna så småningom skulle utveckla motståndskraft och ta över.”
Berättat av Jakob Nilsson, infektionsläkare vid infektionskliniken på Karolinska universitetssjukhuset i Huddinge och forskare vid Centrum för infektionsmedicin, Karolinska institutet, för Lotta Fredholm, vetenskapsjournalist.
Vill du läsa fler komplicerade medicinska fall? Klicka här!