”Avsluta behandlingen om den är för dyr”

Ibland är det rätt att avsluta en dyr medicinsk behandling – även om det är psykologiskt svårt. Etikforskaren Liam Strand anser att lösningen är en ny typ av överenskommelse mellan läkaren och patienten.
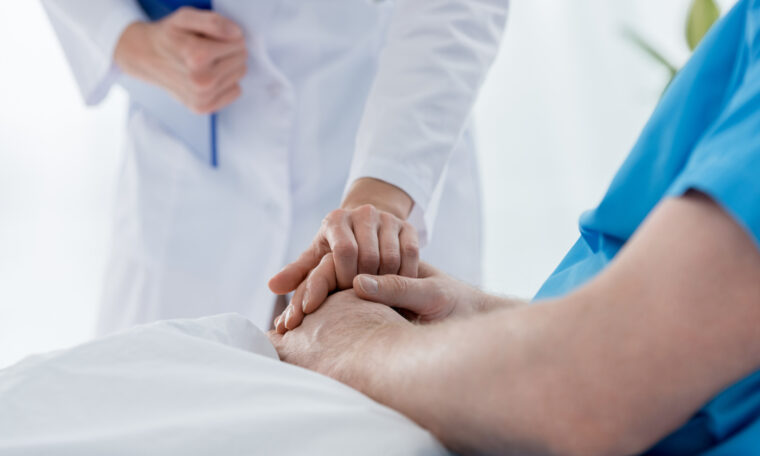
Läkarens viktiga fråga: ”Om behandlingen i framtiden inte bedöms vara tillräckligt kostnadseffektiv och vi inte får ersättning för den kommer jag behöva avsluta behandlingen. Vill du ändå att vi testar den?”
Bild: Lightfield studios/Getty images
Den unge mannen fick en ny bromsmedicin mot Duchennes muskeldystrofi, en ovanlig sjukdom som långsamt bryter ner musklerna. Han upplevde att medicinen fungerade. Men en dag fick han besked om att behandlingen – som kostade över fem miljoner kronor per år – inte längre skulle subventioneras. Orsaken var att den statliga myndigheten Tandvårds- och läkemedelförmånsverket (TLV) kommit fram till att den inte var kostnadseffektiv.
Fallet illustrerar ett viktigt problem. Vården har begränsade resurser. Därför kan det, även om det känns jobbigt, vara befogat att avsluta en behandling om priset är för högt i förhållande till resultatet. Det kan till och med vara orättvist att fortsätta. I ett demokratisk hälso- och sjukvårdssystem ska patienter få jämlik tillgång till vård. Vad betyder det i praktiken?
Minskade orättvisor får kosta
Tänk dig två patienter som är lika sjuka. Den ena får tillgång till behandling och blir friskare. Den andra får ingen behandling och har oförändrad hälsa. Vore det inte mer rättvist om de fick samma tillgång och liknande hälsa?
I Sverige tar TLV hänsyn till patienters behov vid bedömningar om vilka behandlingar som ska få ersättning. Om behovet är stort är myndigheten villig att betala mer – de betalar extra för att minska orättvisor.
Att fortsätta med en behandling som inte är kostnadseffektiv slukar resurser som skulle kunna förlänga, och i vissa fall även rädda, fler liv för andra patienter. Dessutom leder det till att patienter med större behov inte kommer att få tillgång till behandlingar. Även detta verkar orättvist i ett hälso- och sjukvårdssystem som brukar lägga extra resurser på att minska orättvisa skillnader i hälsa, inte upprätthålla dem.
Det är psykologiskt svårt
En grundprincip inom etiken är att lika fall ska behandlas lika. Ingen etisk skillnad ska göras om en avslutad behandling får liknande konsekvenser som att inte sätta in den. En patient vars behandling avslutas hamnar i en situation som på flera sätt motsvarar att inte få någon behandling:
- Ingen av patienterna får tillgång till behandling eller en bättre hälsa.
- Läkarna har samma avsikter och ansvar när de väljer att avsluta och inte sätta in behandling, eftersom de representerar sjukvårdssystemet.
- Relationen mellan läkaren och patienten är likvärdig eftersom detta dilemma vanligtvis uppstår för patienter som redan testat flera behandlingar, och som skulle behöva tillgång till en ny.
En vanlig invändning är att det skulle vara psykologiskt svårare att avsluta en behandling än att inte sätta in den. Dessvärre visar flera experimentella studier från Prioriteringscentrum vid Linköpings universitet att det uppfattas vara ungefär lika svårt att inte sätta in behandlingar som att avsluta dem.
Men det finns ett starkt argument för att de båda fallen skiljer sig åt när det gäller intrång i patientens friheter. Det är rimligt att anta att en patient som får tillgång till en behandling förväntar sig att fortsätta få tillgång till den – särskilt om den leder till att patienten får tillbaka sin rörlighet och kanske också kan återgå till sitt jobb.
Läkaren kan tydliggöra
Här finns dock ett problem. Att inte sätta in en behandling är också ett intrång i patienternas friheter. Deras möjliga livsplaner förändras negativt när de inte får tillgång till en behandling.
Därmed accepteras redan intrång i patienters friheter. Även om det skulle vara ett större intrång – och psykologiskt svårare – att avsluta en påbörjad behandling än att inte sätta in någon alls så finns det en lösning: överenskommelser om framtida avslut.
När en läkare överväger att ge en patient tidig tillgång till en behandling kan den tydliggöra villkoren: ”Om behandlingen i framtiden inte bedöms vara tillräckligt kostnadseffektiv och vi inte får ersättning för den kommer jag behöva avsluta behandlingen. Vill du ändå att vi testar den?”
Tidigare överenskommelser gör patienten mer delaktig i sin egen vård och kan hjälpa dem med att sätta förväntningar. Därmed skulle ett potentiellt avslut bli ett mindre intrång i friheter, och minska de psykologiska svårigheterna för både läkare och patienter. Denna lösning får även stöd av en intervjustudie och en kommande experimentell studie från Linköpings universitet.
Det kan vara befogat att avsluta behandlingar som inte är kostnadseffektiva men för att göra det i praktiken behövs även ett accepterat tillvägagångssätt. Tidiga överenskommelser med patienter om deras framtida tillgång till behandlingen kan vara nyckeln som förhoppningsvis leder till en mer rättvis och effektiv vård.
Liam Strand

- Doktorand i utvärdering och hälsoekonomi vid Prioriteringscentrum på Institutionen för hälsa, medicin och vård (HMV), Linköpings universitet.
- Disputerar i maj efter forskningsprojektet Avbryta eller inte sätta in behandling som ett resultat av prioriteringsbeslut finansierat av Forskningsrådet för hälsa, arbetsliv och välfärd (FORTE).
- Intresserad av de etiska frågor som uppstår vid prioriteringar av hälso- och sjukvårdens resurser.
- Har en bakgrund inom beteendeekonomi och att genomföra experimentella studier om beslutsfattande.