Lovande resultat för ny behandling mot ögonmelanom
Cancerformen spritt ögonmelanom saknar i dag effektiv behandling. Nu visar svenska forskare att en kombination av två godkända läkemedel kan hjälpa vissa av de drabbade.

Bild: Getty images
Ögonmelanom är ett slags cancer som uppstår i ögat och drabbar drygt 80 svenskar om året. I omkring hälften av fallen sprider sig cancern, ofta till levern, och dessa patienter avlider i genomsnitt inom ett till två år.
Medan så kallad immunbehandling har visat sig vara effektiv mot hudcancerformen malignt melanom, gäller det dessvärre inte spritt ögonmelanom. Immunbehandling går ut på att rivstarta patientens immunförsvar och bussa det på cancercellerna – en upptäckt som belönades med Nobelpriset år 2018.
Nu presenterar svenska forskare en ny sorts immunbehandling, som även tycks kunna bromsa eller krympa tumörer hos vissa patienter med spritt ögonmelanom. Det rör sig om en fas 2-studie, vilket innebär att behandlingen testas på en mindre grupp patienter, i detta fall 29 personer från hela Sverige.
Cancern gömmer sig från immunceller

Bild: Johanna Ewald St Michaels
Behandlingen bygger på pembrolizumab, ett läkemedel som används vid just immunbehandling mot cancer. Det får immuncellerna att gå till anfall och blockerar deras så kallade PD1-receptor som cancerceller annars lömskt använder för att stänga av immuncellerna. Pembrolizumab kallas därför för en PD1-hämmare.
Problemet med ögonmelanom är att cancercellerna lyckas gömma sig från immuncellerna ändå – trots behandling med PD1-hämmare.
– Vi tror att det beror på att ögonmelanom har relativt få mutationer, och därmed rätt lite av de antigen som krävs för att immunförsvaret ska kunna göra sitt jobb, säger Lars Ny, överläkare och docent i onkologi vid Sahlgrenska universitetssjukhuset och en av studiens författare.
I tidigare studier i provrör och på djur har forskarna kunnat motverka problemet med hjälp av så kallad epigenetisk behandling. Det innebär att delar av immun- och cancercellernas dna först programmeras om på ett sätt som underlättar för en immunreaktion att dra igång. Omprogrammeringen görs med hjälp HDAC-hämmare, ett läkemedel som hämmar ett slags enzym.
Krympte tumörer hos flera patienter
De 29 patienterna fick behandling med en PD1-hämmare samt en särskild HDAC-hämmare kallad entinostat. Behandlingen pågick som längst under två år, men avbröts om patienten inte svarade på behandlingen eller drabbades av allvarliga biverkningar.
Patienterna rekryterades under hela 2018 och påbörjade alltså behandlingen vid olika tillfällen. Forskningsartikeln omfattar uppföljningar till och med december år 2019.
Ett viktigt mått var effekten 18 veckor efter första dosen. Då hade tumören krympt hos två patienter och tillväxten bromsats hos sex patienter. Tumörerna hos två av dessa krympte även senare.
Vid den sista uppföljningen hade dock totalt 15 av 29 patienter avlidit. En av dessa hade inledningsvis svarat med tumörkrympning – men tvingats avbryta behandlingen på grund av biverkningar.
Nu jobbar forskarna med en ny artikel om patienterna som lever i dag och vad som utmärker dem, då samtliga deltagare nu har hunnit fullfölja (eller avbryta) två års behandling. Bland dem som är vid liv återfinns flera som i studien fått bromsad tillväxt, och tre av de fyra med tumörkrympning, berättar Lars Ny.
– Dessa tre fullföljde behandlingen och har fortfarande ingen tumörtillväxt.
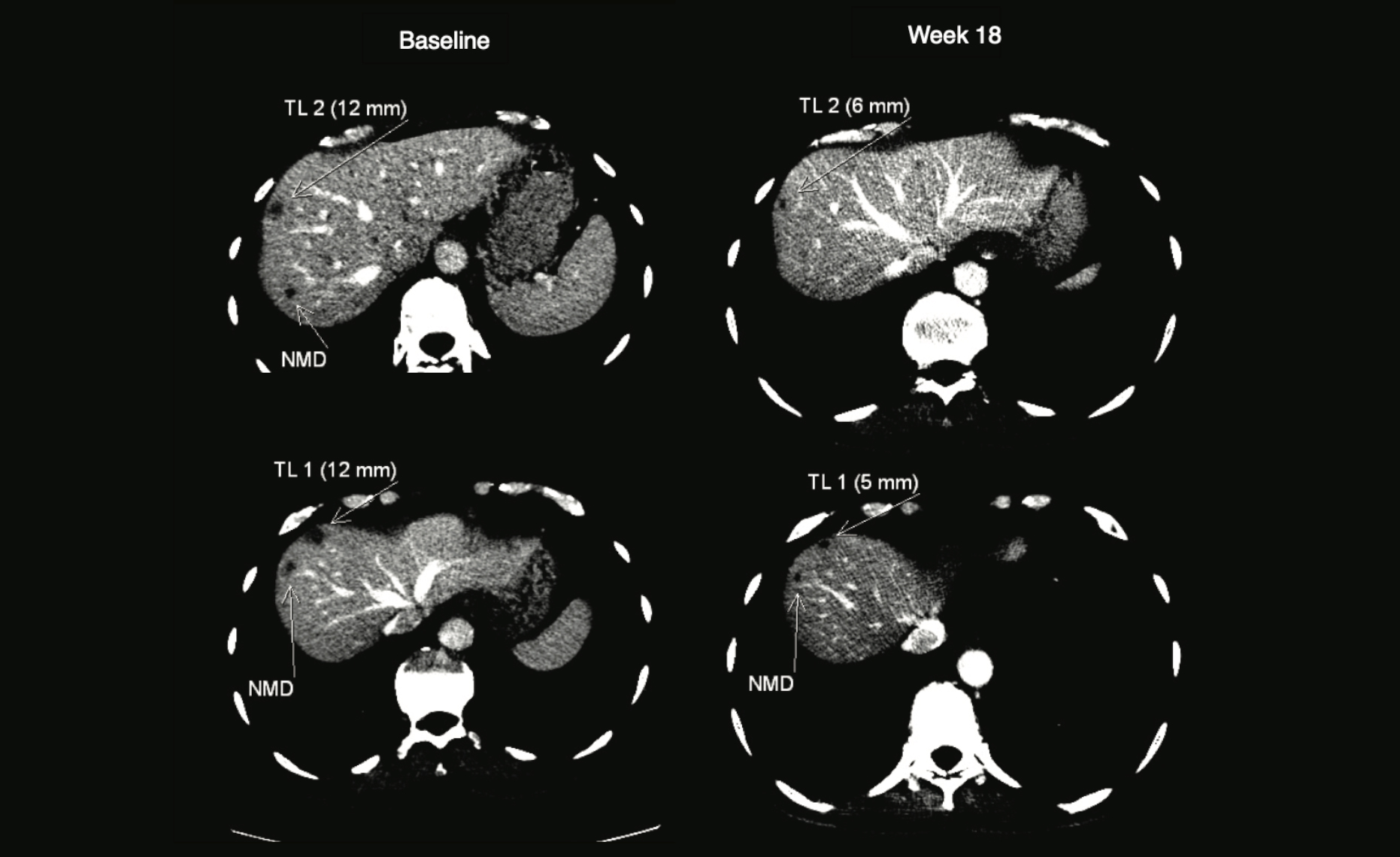
Bild: L. Ny and H. Jespersen et al, Nat Commun 12, 5155 (2021)
En brist med studien är att den saknar en kontrollgrupp att jämföra med, exempelvis patienter som slumpades till enbart immunbehandling.
Genetik kan ligga bakom resultat
Utöver att testa behandlingen i mer omfattande studier är nästa steg att lista ut varför patienterna svarade olika bra på läkemedlen. En faktor tros vara kopplad till gener, då tre av patienterna vars tumörer krympte hade cancerceller med en särskild gen kallad BAP1.
I framtiden vill forskarna undersöka om andra tumörer utmärker sig med andra mutationer, och därför skulle svara bättre på andra sorters HDAC-hämmare än entinostat, säger Lars Ny.
Forskarna kommer dock sannolikt inte att kunna ta behandlingen med just entinostat vidare till en fas 3-studie, då läkemedlet ej längre är tillgängligt i Sverige för kliniska studier.
– Men vårt intresse är mer övergripande avseende behandling av sjukdomen som sådan, och studien har gett många viktiga lärdomar om hur man kan använda epigenetisk behandling för att få bättre resultat. Den kunskapen kommer vi att bära med oss när vi tittar på andra behandlingsmöjligheter.
Studien är publicerad i tidskriften Nature Communications.