Bild: Jörn Spolander
Det nya livet som blödarsjuk
År 1929 skar sig en liten pojke i tungan när han lekte med locket till en skokrämsburk. Ingen kunde få såret att sluta blöda, för pojken hade blödarsjuka. Därför blev han bara fyra år gammal. Det var min sons morfars morbror.
Jag tänker på det när min son leende vinglar fram mot mig med viftande armar. Han bär på samma anlag som sin släkting, och nu har han precis lärt sig att gå – och dessutom lärt sig hur man klättrar upp på soffbordet. Men han tar sina första kliv i en helt annan värld. I dag finns mediciner som innehåller det ämne som hans blod saknar för att kunna koagulera normalt. Med tillgång till dem kan de flesta blödarsjuka leva ett mer eller mindre normalt liv, ungefär på samma sätt som en diabetiker håller sin blodsockerhalt i schack med hjälp av insulin.
Trots det har många människor fortfarande en ålderdomlig bild av blödarsjuka. Referenserna går inte sällan till tsarfamiljen, konstnären Ivar Arosenius – eller historier om någon som skurit sig på ett burklock. På barnavårdscentralen vågar sköterskan till exempel inte vaccinera min son av rädsla för att såret efter det lilla nålsticket aldrig ska sluta blöda.
Det är kanske inte så konstigt. Blod är laddat och sjukdomen är ovanlig. Men samtidigt är det lite paradoxalt, för några av de banbrytande upptäckterna som lett fram till dagens möjligheter att behandla blödarsjuka har faktiskt gjorts här i Sverige.
När blod plötsligt ska förvandlas från en lättflytande vätska till ett olösligt koagel startar en invecklad kedja av signaler och kemiska reaktioner. Det är nästan som att kroppen har inrättat en omfattande men ändå väloljad byråkrati för att ett så pass viktigt beslut inte ska kunna klubbas igenom på felaktig grund. Det handlar ju om den livsviktiga balansgången mellan blödning och blodpropp.
Om någon av de här länkarna saknas eller fungerar dåligt blir man blödarsjuk. För de två vanligaste formerna, hemofili A och hemofili B, saknas ett protein som kallas faktor 8 respektive faktor 9. Orsaken är en mutation i en gen som sitter på x-kromosomen. Det är därför man brukar säga att blödarsjuka ärvs på mödernet. Kvinnor kan vara bärare av anlaget utan att själva ha några symtom, eftersom de har en frisk gen i den andra kromosomen. Hos män däremot, som bara har en x-kromosom, kommer faktor 8 att saknas helt eller delvis beroende på hur allvarlig mutationen är.
En annan variant kallas von Willebrands sjukdom och kan drabba både män och kvinnor, för den mutationen sitter inte i en könskromosom. Den är dock mycket ovanlig i svår form, eftersom det i så fall krävs att både mamman och pappan bär på anlaget.
Fast det var just en svår form av von Willebrands sjukdom som höll på att leda till döden för en ung kvinna i Malmö i mitten av 1950-talet. Men tack vare en lycklig slump och ett ovanligt modigt läkarbeslut förvandlades situationen i stället till ett av medicinens dramatiska genombrott.
Kvinnan förlorade stora mängder blod när hon fick sin menstruation. Tiden var knapp, för hennes läkare Inga Marie Nilsson märkte att det blev allt svårare att ge blodtransfusioner. Samtidigt, i en källare vid Karolinska Institutet i Solna, undersökte forskarparet Margareta och Birger Blombäck en irriterande förorening som hindrade dem från att utvinna ämnet fibrinogen ur blodplasma. Det visade sig att föroreningen till stor del bestod av faktor 8. Andra forskare hade nyligen visat att faktor 8 spelar en viktig roll för blodkoagulationen, men ingen hade dittills lyckats ta fram molekylen i så hög koncentration. Dessutom – men det ämnet var inte känt ännu – innehöll preparatet von Willebrand-faktorn.
Inga Marie Nilsson blev mycket intresserad. På den tiden kallades von Willebrands sjukdom för pseudohemofili och tycktes i likhet med hemofili A bero på för lite av faktor 8 i blodet. Därför lät det som om det nya preparatet skulle kunna rädda hennes patient. Tillsammans bestämde de sig för att göra ett försök. Detta var år 1956.
Av de tre pionjärerna är det i dag bara Margareta Blombäck, professor emerita vid Institutionen för molekylär medicin och kirurgi, KI, som är kvar i livet. Hon pekar ut sig själv och sina framlidna kolleger på ett svartvitt fotografi och ler när hon berättar:
– Jag minns hur vi slet där nere i källaren för att få fram tillräckligt mycket preparat som vi skickade med flyg ner till Malmö så fort vi kunde. Det var fantastiskt spännande. Men det var också lite rörigt, för forskargruppen bredvid oss gjorde experiment med djurtarmar. Så vi fick bråka en hel del med dem för att kunna hålla tillräckligt rent.
Behandlingen fungerade över förväntan. Den unga kvinnans blödningar upphörde omedelbart när preparatet injicerades. Det var en världssensation – och en stor lättnad. I skydd av den nya medicinen kunde Inga Marie Nilsson låta operera bort patientens livmoder för att sätta stopp för fler livshotande menstruationer. En månad senare behandlade de en pojke med svår hemofili A. För första gången gick det faktiskt att tillfälligt laga den trasiga länken i de blödarsjukas blod.
När Gert Grekow försöker rätta till håret med sin högra hand smäller det till i armbågen och tar stopp. Handen når inte ända upp. Med vänstra handen går det bättre. Han är 68 år och föddes med svår hemofili B innan det fanns fungerande läkemedel. Därför har brosket i hans knän och armbågar hunnit förstöras av hundratals smärtsamma ledblödningar under uppväxten. Men när vi träffas utanför ett kafé i Malmö ser han pigg ut – och han går snabbt, för knälederna är utbytta.
– Jag mår mycket bättre i dag än jag gjorde när jag var ung, så jag försöker ta igen det jag missade då, säger han och skrattar. Vi i min generation är ju faktiskt de första med svår blödarsjuka som har kommit upp i pensionsåldern, eftersom medicinen kom. Många sitter i och för sig i rullstol, men förut dog de flesta innan de blev 20 år.
Förhoppningsvis tillhör han den sista generationen blödarsjuka med så pass förstörda leder. För redan 1958, strax efter genombrottet i Malmö, började Sverige som första land i världen att ge förebyggande behandling med faktorkoncentrat till personer med svår hemofili. I början skedde det i liten skala. Det enda preparat som gick att få tag på framställdes fortfarande av makarna Blombäck och deras forskargrupp i den röriga källaren på Karolinska Institutet. Men i takt med att produktionen spreds till fler och större laboratorier kunde den förebyggande behandlingen utvidgas. I dag startar behandlingen ofta i ettårsåldern, innan barnen börjar röra sig så mycket att de riskerar ledblödningar. Behandlingen är dyr, men har lett till en dramatisk minskning av antalet handikappande ledskador.
– Jag tycker att man ska se det här som en substitutionsbehandling, vi ersätter helt enkelt den koagulationsfaktor som saknas. I dag går svårt blödarsjuka personer ut i vuxenlivet med friska leder och kan se fram emot ett normalt yrkesliv utan handikapp och långa sjukskrivningar, säger Pia Petrini, överläkare och ansvarig för barn med koagulationssjukdomar vid Astrid Lindgrens barnsjukhus och Karolinska universitetssjukhuset i Solna.
När jag träffar Patrick Thomenius blir skillnaden oerhört tydlig. Han är 19 år och har så svår hemofili A att han kan få spontanblödningar av en vanlig promenad om han hoppar över sin medicinering några dagar. Men till skillnad från Gert Grekow, som tillbringade en stor del av sin uppväxt med smärtsamt uppsvullna leder i en sjukhussal, har Patrick Thomenius idrottat intensivt sedan femårsåldern – med allt från fotboll och friidrott till de senaste årens cykling på elitnivå. Det enda som avslöjar hans svåra sjukdom är två små blå prickar, en på varje handrygg. Det är där han injicerar sitt faktorkoncentrat varannan dag. När vi ses har han just kommit hem efter en månads rundresa i Australien och Nya Zeeland tillsammans med sin flickvän.
– När jag var mindre kunde jag vara ledsen över saker som jag trodde att jag aldrig skulle kunna göra i livet. Men jag kan ju faktiskt göra saker som många friska personer inte klarar. Mina föräldrar har alltid varit väldigt öppna och uppmuntrat mig att prova det mesta åtminstone en gång. Funkar det så funkar det. Och funkar det inte så har man lärt sig det, och får ta lite extra medicin, säger han och ler.
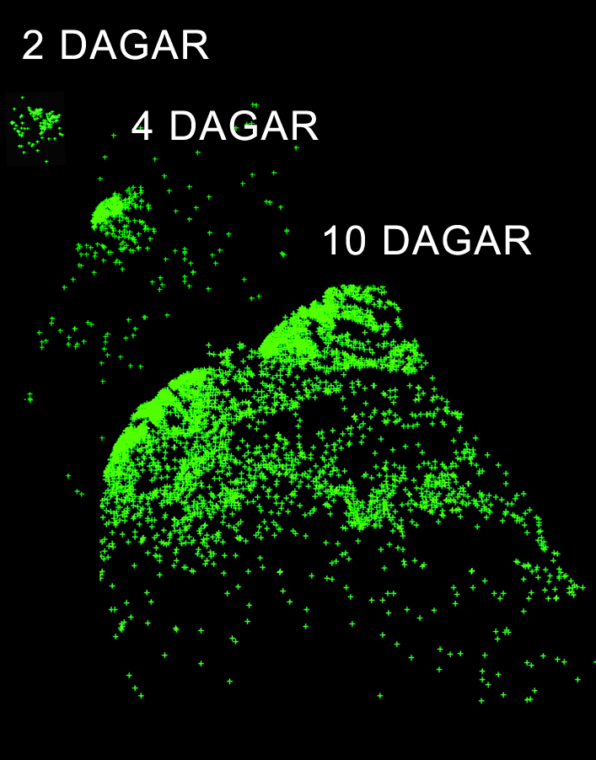
En omskakande studie publicerades i tidskriften New England Journal of Medicine för tre år sedan. Sextiofem amerikanska barn med svår hemofili A delades slumpmässigt upp i två grupper när de var ungefär ett och ett halvt år gamla. Den ena gruppen fick förebyggande medicinering med faktor 8. Den andra gruppen fick så kallad vid-behovs-behandling, alltså faktorkoncentrat när de hade gjort sig illa. Vid sex års ålder undersöktes barnens leder med magnetkamera. I gruppen som hade behandlats med förebyggande medicinering upptäcktes ledskador hos 7 procent av barnen, jämfört med 45 procent av barnen i vid-behovs-gruppen, där tre av barnen dessutom råkat ut för livshotande blödningar.
– Vi var väldigt upprörda när den här studien startade, för det här har vi ju visat för länge sedan. Det var djupt oetiskt att lotta svårt blödarsjuka barn till att inte få profylax. Barnen som hamnade i fel grupp får ju betala med ledskador resten av livet, för resultat som vi redan kände till. Och det som var direkt otäckt var att tre av barnen fick livshotande blödningar. Det är ju något som vi i princip inte ser längre i Sverige, säger Pia Petrini.
I mitten av 1980-talet upptäcktes en fasansfull baksida med de efterlängtade faktorkoncentraten. Blodplasman som användes vid tillverkningen visade sig vara smittad med hiv och hepatit C. I Sverige smittades 104 blödarsjuka med hiv, och drygt 400 fick hepatit C. Det första dödsfallet kom redan 1985, en nioårig pojke som smittats med hiv.
– Det måste beskrivas som en av de större läkemedelskatastroferna någonsin, och jag tycker att det fortfarande finns omständigheter som inte är tillräckligt utredda, säger Erik Berntorp, professor i klinisk koagulationsforskning vid Skånes universitetssjukhus i Malmö, och en av dem som hade ansvar för att låta hiv-testa alla blödarsjuka i Sverige när smittan blivit känd.
I dag tillverkas de flesta faktorkoncentrat på konstgjord väg: genmodifierade celler odlas i stora bad med näringslösning. På så vis är risken för ny virussmitta i stort sett noll. Men tyvärr tycks ett annat problem öka i stället: risken att bilda antikroppar. Det har alltid varit ett skräckscenario för blödarsjuka patienter, att deras immunförsvar ska uppfatta koagulationsfaktorn som en inkräktare och stöta bort medicinen. Den som råkar ut för det riskerar att kastas tillbaka till tiden innan det fanns medicin.
– Tyvärr ser det ut som om de här konstgjorda preparaten ökar risken att utveckla antikroppar. Ungefär 30 procent av dem som har svår hemofili drabbas. I två tredjedelar av fallen går det att behandla bort immunsvaret, men för en tredjedel av dem lyckas det inte. Det är ett av de allvarligaste problemen vi har i dag inom hemofilivården, säger Erik Berntorp.
Just nu pågår därför ett flertal studier för att ta reda på under vilka omständigheter risken att utveckla antikroppar är som störst, och om det finns genetiska faktorer som spelar roll. Målet är att kunna förutsäga vilka barn som riskerar att drabbas och varför, för att på så vis kunna minska risken för att de ska tvingas leva ett liv utan möjlighet till behandling.
– Vi har bland annat tittat på brödrapar med blödarsjuka, där den ena eller bägge utvecklat antikroppar. På så vis har vi kunnat ringa in vissa genetiska mönster i immunförsvaret som ökar risken för antikroppar. Men det måste bekräftas i fler studier innan vi kan säga något säkert, säger Erik Berntorp.
Den perfekta lösningen vore naturligtvis om det gick att laga den trasiga genen, så att de blödarsjuka kunde börja tillverka koagulationsfaktor på egen hand. Generna kartlades och klonades redan på 1980-talet, och drömmen om en fungerande genterapi har levt ungefär lika länge. På sätt och vis är just blödarsjuka perfekt lämpad för genterapi, eftersom det handlar om ett tydligt fel i en enda gen och resultatet går att mäta med ett vanligt blodprov.
Men trots att det har gjorts flera lyckade försök på djur – i USA finns till exempel ett antal blödarsjuka hundar som har producerat medicinskt verksamma nivåer av faktor 9 i snart tio års tid – så fungerar det än så länge inte på människor. Återigen är det immunförsvaret som spökar. De celler som infekteras med den fungerande genen upptäcks av kroppens immunceller och slås ihjäl. En av dem som har forskat mest intensivt på området, professor Katherine High vid Pennsylvania University School of Medicine, är dock fortsatt optimistisk:
– Det vi nu undersöker är om det går att trycka ner immunförsvaret under den första tiden, så att cellerna hinner städa undan spåren efter genterapin. Det skulle kunna vara en framkomlig väg. Vi har lyckats behålla fungerande gener hos en patient i över ett år nu, fast tyvärr producerar de inte tillräckligt mycket koagulationsfaktor. Men jag är säker på att vi kommer att lyckas förr eller senare.
Jag tittar på min son som nu balanserar uppe på soffbordet och försöker gripa tag i taklampan som hänger där ovanför. Trots att Patrick Thomenius fick mig att lova att aldrig överbeskydda min son bara för att han är blödarsjuk sträcker jag ut armarna och lyfter ner honom. Han får ta ett steg i taget.
Gammal, kunglig och mytomspunnen
Den första beskrivningen av blödarsjuka nedtecknades för nästan tvåtusen år sedan i den judiska skriftsamlingen Talmud: en pojke vars bröder dött av blödning efter omskärelsen ska inte bli omskuren.
Ibland kallas blödarsjuka för den kungliga sjukdomen, eftersom den engelska drottningen Victoria (1819–1901) bar på ett anlag som via hennes döttrar spreds till flera europeiska kungahus och den ryska tsarfamiljen under den andra halvan av 1800-talet. Nyligen undersöktes kvarlevorna efter tsar Nikolaj II och hans familj, som avrättades av bolsjevikerna 1918. Den genetiska undersökningen visade att blödarsjukan som florerat bland kungligheterna var av typen hemofili B. Studien publicerades i Science i slutet av förra året.
Många fall beror på nya mutationer
En av 10 000 personer får hemofili A, och hemofili B drabbar en sjättedel så många. Svår form av von Willebrands sjukdom är ännu ovanligare. Man räknar med att det finns ungefär tusen personer med svår eller medelsvår blödarsjuka i Sverige.
Hos ungefär hälften av alla som föds med blödarsjuka finns ingen tidigare känd ärftlighet. I många fall beror sjukdomen på en ny mutation, vilket kan bero på att genen för koagulationsfaktorn är väldigt stor.