Brist på sköldkörtel-
hormon visar sig ofta först som trötthet, frusenhet och trög mage. Med tiden kommer svullnad i ansiktet, viktuppgång, nedstämdhet och minnesproblem. Om sköldkörteln växer kan det kännas som en klump i halsen.
Bild: Getty images
Striden om sköldkörteln
Nära en halv miljon svenskar medicineras mot nedsatt funktion i sköldkörteln – ofta på felaktig grund, hävdar experter. Samtidigt ökar patienttrycket efter mindre beforskade preparat.
Daniel Rahbi var ganska smal som barn, men i 15-årsåldern ökade kilona. Han blev allt kraftigare, samtidigt som energin dalade.
– Trots att jag tränade mycket och åt rätt hade jag svårt att gå ner i vikt. Jag var också svullen i kroppen. Men det som var jobbigast var tröttheten, jag tappade fokus i skolan, säger han.
Felet fanns i en några centimeter stor fjärilsformad körtel, strax under halsens struphuvud. Sköldkörteln, som den heter, har i uppgift att bilda lagom mycket hormon för att sköta kroppens ämnesomsättning. Daniel Rahbi hade det vanligaste felet, underfunktion. Sjukdomen, hypotyreos, utvecklas oftast långsamt. De första symtomen som till exempel trötthet, frusenhet och trög mage är diffusa. Med tiden blir sjukdomen tydligare, med svullnad i ansiktet, viktuppgång, nedstämdhet och minnesproblem. Ibland växer sköldkörteln och kan kännas som en klump i halsen.
– Min sköldkörtel hann bli riktigt stor innan diagnosen ställdes, säger Daniel Rahbi.
Flest kvinnor tar sköldkörtelhormon
Diagnosen var inte uppenbar. De flesta drabbade är kvinnor som blir sjuka i samband med en graviditet eller i klimakteriet. Daniel Rahbi var tonåring och kille. Nu, 16 år senare, är han inte lika ensam. Nära en halv miljon svenskar medicineras i dag med sköldkörtelhormon. En överväldigande majoritet är fortfarande kvinnor, men på senare år har männen blivit allt fler. Mellan 2006 och 2020 ökade antalet män som fick medicin från 48 700 till 86 300, enligt statistik från Socialstyrelsen. Också yngre kvinnor sticker ut med en ökning på över hundra procent.
– Förskrivningen har ökat otroligt mycket. En förklaring är ökad medvetenhet. En annan är att vi tar fler blodprover – och tar man fler prover är det alltid någonting som avviker, säger Jan Calissendorff, forskare och överläkare vid Karolinska universitetssjukhuset.
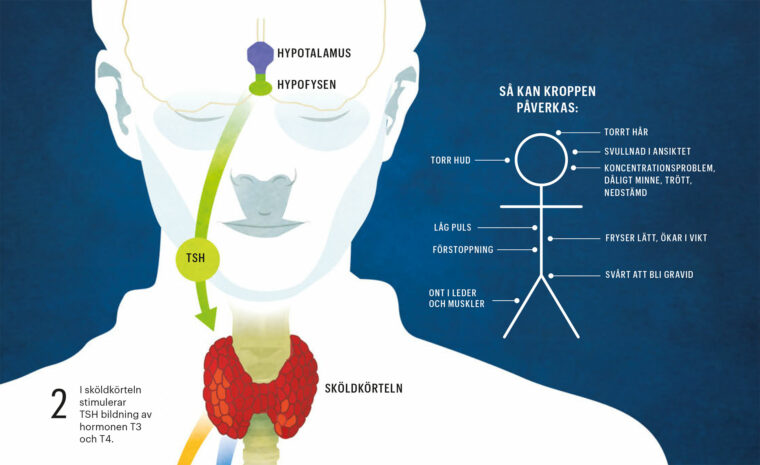
Hypotyreos gör cellerna långsamma

Bild: Freddy Billqvist
TSH-hormon bildas i hypofysen i hjärnan, åker med blodet till sköldkörteln, och sätter igång produktion av sköldkörtelhormonerna T4 och T3, som är livsviktiga för ämnesomsättningen. T4 omvandlas i kroppen till T3, som är det aktiva hormonet. En autoimmun kronisk inflammation i sköldkörteln – den vanligaste orsaken till hypotyreos – gör att detta går så trögt att hjärnans produktion av TSH måste öka. Den som är sjuk i hypotyreos har därför förhöjt TSH och sänkta nivåer av sköldkörtelhormon.
Att behandla sjukdomen är viktigt, eftersom många organ i kroppen kan påverkas. Det finns till och med ett tillstånd som man kan dö av. Men Jan Calissendorff är övertygad om att det sker en överförskrivning – ibland för att läkaren bara tittar på ett viktigt blodprovsvärde – TSH-nivån – och glömmer ett annat viktigt värde, T4.
Daniel Rahbi var stor och tung och hade så kraftigt avvikande värden att han redan från start fick en hög dos av standardläkemedlet levaxin, syntetiskt framställd T4.
– Efter ett par månader kände jag hur svullnaden försvann och energin kom tillbaka, säger han. Men det tog tid att vänja sig vid att ha en sjukdom som han skulle dras med resten av livet.
Omdebatterad medicinering
Förutom Daniel Rahbis sjukdom klinisk hypotyreos, pratas det allt oftare om tillståndet subklinisk hypotyreos, som endast kräver förhöjda TSH-värden. Tillståndet är omdebatterat. Forskare och kliniker är visserligen överens om att gravida ska behandlas, men annars går åsikterna isär. Subklinisk hypotyreos kan vara ett tecken på att man kanske är på väg att utveckla sköldkörtelsjukdom, men det behöver inte vara så. Svenska nationella riktlinjer finns inte, varje region får själv tolka de internationella riktlinjerna från europeiska ETA och amerikanska ATA. Provbehandling vid lätt felaktiga värden är vanligt. Men man ska sluta om symtomen inte försvinner, anser Jan Calissendorff. Detta sker inte alltid.
– Läkaren har ofta en förhoppning om att patienten ska börja må bra och följer inte riktigt de internationella riktlinjerna. Ribban för att sätta in livslång medicinering på lätt avvikande värden har sjunkit, säger han.
Kerstin Brismar, läkare och senior professor i endokrinologi vid Karolinska institutet, är liksom Jan Calissendorff övertygad om att många behandlas i onödan.
– Det hänger ihop med att många människor inte mår så bra. När de söker sig till vården med utmattningssyndrom eller viktproblem tar man prover – och om TSH är förhöjt sätter man in behandling. Många går med läkemedel under många år fast de inte behöver, säger hon.
THS-nivåerna regleras av kroppen
Flera forskningsstudier, har visat att TSH-nivåerna blir normala av sig själva över tid hos majoriteten med subklinisk hypotyreos. Tidigare i år publicerades en internationell studie som specifikt tittat på hur behandling med syntetiskt T4 påverkar depressionssymtom vid subklinisk hypotyreos. Resultaten från de 400 deltagarna över 65 år visade att medicin inte var bättre än placebo. En metaanalys från 2018 på över 2 000 icke-gravida med subklinisk hypotyreos kunde inte heller visa att livskvaliteten ökar med behandling.
– Risken är att patienten blir missnöjd, eftersom symtomen kanske inte försvinner. Många är trötta, går upp i vikt, känner sig frusna eller har en trög mage utan att de har hypotyreos, säger Jan Calissendorff.
Kerstin Brismar berättar att hon som privatpraktiserande läkare får möta många patienter som sökt hjälp ”överallt” utan att lyckas, när de till sist landar hos henne.
– Jag får hjälpa många att gradvis sätta ut medicin som de inte längre behöver, säger hon.
Samtidigt som en del kanske får sköldkörtelmedicin fast de skulle behöva annan vård, visar flera studier att runt 15 procent av dem som faktiskt har den kliniska diagnosen inte blir helt bra av det läkemedel som de flesta får – ibland trots att blodprov börjat visa bra värden.
– De kan känna sig trötta, nedstämda och har svårt att koncentrera sig. Ett dilemma är att symtomen är helt ospecifika, säger Jan Calissendorff.
Förutom syntetiskt T4 finns också andra mediciner. En patient som är missnöjd med behandlingen kommer vid en snabb googling upptäcka läkemedlet NDT. Det innehåller torkat extrakt från grissköldkörtel, som innehåller T4, men också T3. Innan de syntetiska läkemedlen kom var torkad grissköldkörtel det enda som fanns, men nu är det ett licenspreparat och långt ifrån alla läkare vill skriva ut medicinen. På senare år har allt fler patienter börjat efterfråga preparatet. Daniel Rahbi är en av dem som har bett sin läkare om att få byta till det preparatet.
– Jag har försökt att få den, men min läkare tyckte inte att jag skulle byta, säger han.
Svårt få byta medicin
En studie från 2013 kunde inte visa på någon skillnad i upplevd livskvalitet mellan personer som fick standardbehandling och personer som fick NDT, men ändå var det fler patienter som föredrog det senare. Varför vet man inte. Patientorganisationen Sköldkörtelförbundet vill att det ska bli lättare att få NDT. I somras publicerade förbundet en debattartikel i DN, som Kerstin Brismar skrev under.
– Jag tycker att det är viktigt att lyssna på patienterna. Ett önskemål är nationella behandlingsrekommendationer och ett nationellt vårdprogram, för mer likvärdig vård. Jag vill stötta patienterna, så om de tycker det är värdefullt så är det värdefullt, säger hon.
Till skillnad från syntetiska läkemedel är innehållet i NDT osäkert, förklarar Kerstin Brismar.
– Jag kommer aldrig att skriva ut NDT. Endokrinologerna var lyckliga när syntetiskt T4 kom, eftersom de kunde finjustera behandlingen. Jag har kontaktat företaget som gör NDT, som man skriver ut på licens och de kunde inte garantera att det var samma innehåll från batch till batch, säger hon.
Inte heller Jan Calissendorff har mycket till övers för torkad grissköldkörtel, bland annat för att preparatet är obeforskat.
– De flesta blir ändå inte bättre och det saknas långtidsdata för hur säkert NDT är, säger han.
Men han uppger att han skriver ut det till patienter ”någon gång vartannat år.”
Sköldkörtelförbundet vill också att det ska bli lättare att få tag på ett annat preparat, syntetiskt T3, som man tar i kombination med syntetiskt T4. 2009 publicerades en studie som visade att patienterna föredrog kombinationsbehandling. Varför vet man inte. Förskrivningen av medicinen har redan ökat kraftigt. Bland kvinnor är det elva gånger så vanligt i dag jämfört med 2006. Effekten av kombinationsbehandling jämfört med vanlig standardbehandling har testats i ett tiotal studier.
– När man har testat kognition och minne hittar man ingen skillnad mellan vanlig behandling och kombinationsbehandling, säger Jan Calissendorff.
Han menar att de flesta som testar kombinationsbehandling inte blir bättre.
I en ny studie fick 75 personer testa tre olika mediciner mot hypotyreos: standardbehandling, kombinationsbehandling eller torkad grissköldkörtel. Varje medicin testades i 22 veckor och varken läkare eller patient kände till ordningen. Forskarna fann ingen skillnad i effekt. Men när forskarna tittade närmare på de 20 mest symtomdrabbade patienterna, såg de att en tredjedel av dem, blev signifikant bättre när de bytte från T4 till antingen kombinationsbehandling eller grissköldkörtel.
Bedömer varje patients mående
Kerstin Brismar bedömer att var tredje patient som kommer till henne behöver medicin med syntetiskt T3.
– En del av dem blir jättebra. Majoriteten klarar sig perfekt utan, men personer med kraftig övervikt som har låg tillväxthormonproduktion och låga T3-nivåer kan prova tilläggsbehandling för att se om det hjälper, säger hon. En metaanalys från i fjol visar, enligt Kerstin Brismar, att det är värt att titta även på T3-nivåerna.
– Att mäta T3 var mer svajigt förut, så man litade inte på det, men nu ser det ut som att det kan vara ett bra mått på sköldkörtelfunktionen, säger hon.
Så hon tittar inte bara på T4-nivåer utan på T3 också.
– Jag tycker inte att det räcker att värdet är inom referensområdet, utan strävar efter att T3 och T4-värdena ska vara ”mitt i prick”. Jag är inte så kategorisk som Jan Calissendorff när det kommer till allmänna råd. Jag vill mer bedöma hur patienten mår och vilket fynd jag har, säger hon.
Även om Daniel Rahbis trötthet och svullnad försvann med T4-medicinen, blev han inte av med sin övervikt och efter ungefär fem år började han dessutom må sämre igen i sin hypotyreos. Då ökade man dosen T4, men han fick också prova syntetiskt T3.
– Det funkade inte på mig. Jag blev till och med tröttare och mer svullen, säger han.
Enligt Kerstin Brismar svarar man inte lika bra på syntetiskt T4 om man har insulinresistens, vilket inte är ovanligt vid kraftig övervikt. Ibland kan man behöva gå ner i vikt med livsstilsförändringar för att medicinen ska fungera bra. För Daniel Rahbi fungerade inte livsstilsråd, han blev allt tyngre. Till sist vägde han 146 kilo. När han fick möjlighet att genomgå en magsäcksoperation tackade han inte nej. I dag mår han bättre än på länge, och han har äntligen kunnat sänka levaxindosen.
– Jag väger 91 kilo nu och har ännu mer energi än innan, trots att jag har lägre levaxindos, säger han.
Globalt beror hypotyreos ofta på jodbrist, men inte i Sverige. Exakt varför vissa blir sjuka vet inte forskarna, men ärftlighet är en viktig riskfaktor och Daniel Rahbi hade flera kvinnliga släktingar som var drabbade.
– I början var det svårt för mig att acceptera. Jag hade hört att det bara var kvinnor som fick hypotyreos, så varför just jag? Men nu är det här sedan länge vardag för mig, säger han.